Früherkennungs-Untersuchungen schützen zwar nicht vor einer HPV-Infektion und Krebs, aber tragen zur Erkennung – sowie gegegebenenfalls Beseitigung – von Krebsvorstufen und somit zur Krebsvermeidung bei. Damit unterscheiden sich die Vorsorge Früherkennungsuntersuchungen nicht wesentlich von der Früherkennung beim Darmkrebs, wo nach Polypen gesucht wird, um diese wegen der Gefahr einer bösartigen Entartung zu entfernen.
Möglich wurde die Früherkennung durch die vor 40 Jahren eingeführte, zytologische Früherkennung, bei der erstmalig eine spezielle Färbemethode (PAP) eingesetzt wurde. Diese diagnostische Untersuchung hat mit der heute möglichen, molekularen HPV-Testung eine wertvolle Ergänzung gefunden.
Aussagekraft von Warnsignalen?
Zell- und Gewebeveränderungen (Carcinoma in situ) verursachen keine Beschwerden. Nur gelegentlich treten leichte Schmierblutungen auf.
Erst, wenn der Tumor größer wird und mit Geschwürsbildung zerfällt, kommt es zu fleischwasserfarbigem, süßlich riechendem Scheidenausfluss. Beschwerden beim Wasserlassen, Bauch- und Rückenschmerzen, einem unerklärlichen Gewichtsverlust, Nachtschweiß und nachlassende Leistungsfähigkeit) treten erst dann auf, wenn die Krankheit fortgeschritten ist.
Aussagekraft von Bild gebenden Untersuchungsverfahren
Der transvaginale Ultraschall, die Computertomografie, Röntgenuntersuchungen, die Kernspintomographie und Positronenemissionstomographie haben bei der Suche nach Frühkarzinomen keine Bedeutung.
Aussagekraft der Kolposkopie?
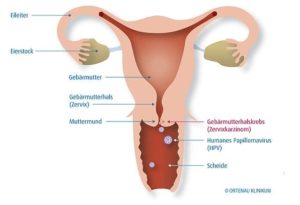
Zur genaueren Beurteilung der Schamlippen, der Scheide und des Gebärmutterhalses wird häufig ein Kolposkop benutzt (Kolposkopie). Das Kolposkop ist eine Lupe mit zehn – bis vierzigfacher Vergrößerung, so dass man die Oberflächenbeschaffenheit der Schleimhaut des Gebärmuttermundes besser beurteilen und gezielt Gewebeproben entnehmen kann. Der Abstrich, d. h. die Entnahme von Zellen aus der Schleimhaut des Muttermundes erfolgt unter Spiegeleinstellung gezielt von der Portiooberfläche sowie aus dem Zervixkanal.
Die Kolposkopie gehört nicht zum gesetzlichen Krebsfrüherkennungsprogramm; die Kosten hierfür werden aber übernommen, wenn der Arzt die Untersuchung aufgrund von Befunden aus Voruntersuchungen für notwendig erachtet.
Aussagekraft des Pap-Tests?
Der Test ist kein „Krebstest“ im engeren Sinne, denn er unterscheidet dank einer bestimmten Färbemethode „lediglich“ normal von anormal aussehenden Zellen. Er wird einmal jährlich ab dem Alter von 20 Jahren empfohlen; bei Abwehrgeschwächten sogar zweimal.
Bei der Untersuchung entnimmt der Arzt mit einem Watte- oder Holzstäbchen Schleimhautzellen vom Muttermund. Ist ein zusätzlicher HPV-Test geplant, entnimmt er hierfür auch gleichzeitig Zellmaterial. Üblicherweise wird das Aussehen der Zellen in fünf Stufen eingeteilt: „Pap 0“ bedeutet, dass der Befund nicht beurteilbar ist. „Pap I“ ist ein normaler Befund, „Pap II“ bezeichnet einzelne, ungefährliche Zellveränderungen, so genannte Dysplasien, „Pap III“ beinhaltet leichtere und mittelschwere Zellveränderungen. „Pap IV“ umfasst schwere Veränderungen, so genannte In-Situ-Karzinome. Beim „Pap V“ handelt es sich zweifelsfrei um Karzinomzellen, die bereits außerhalb der Schleimhaut wachsen (invasiver Krebs).
Typische Fehler sind, dass auf der einen Seite verdächtige Zellveränderungen übersehen, auf der anderen Seite aber harmlose Zellveränderungen als Gebärmutterhalskrebs-Vorstufen fehlinterpretiert werden. Der hohe Prozentsatz falsch negativer Befunde erklärt sich mit Fehlern beim Abstrich, bei der Präparation und der manchmal schwierigen Beurteilbarkeit. Veränderte Zellen, weit hinten im Gebärmutterhals, entdeckt man nur schwierig. Bei einem konventionellem Abstrich (Pap-Test) müssen bis zu 80 % der Zellen verworfen werden, da sie schlecht ausgestrichen sind oder nur ungenügend fixiert sind, weswegen Experten die Dünnschichtzytologie als Alternative empfehlen. Bei ihr ist vorteilhaft, dass die Gebärmutterhalszellen von anderen Zellen getrennt und als dünne Schicht unter dem Mikroskop besser beurteilbar sind.
Finden sich auffällige Zellen, so bedeuten diese noch längst keine Krebserkrankung, denn viele der beim Pap-Test auffälligen Befunde bilden sich von alleine zurück. Ein positiver PAP Abstrich weist somit lediglich auf ein Risiko hin. Die Auswertung unterliegt subjektiven Einflüssen.
Pap-Tests sind überflüssig, wenn die Gebärmutter zusammen mit dem Gebärmutterhals entfernt wurde. Nach einer Teilentfernung sind hingegen nach wie vor Pap Abstriche in regelmäßigen Abständen vorzunehmen (American college of obstetricians and gynecologists 2009).
Aussagekraft der Konisation
Manchmal lässt sich bei der Zelluntersuchung keine eindeutige Diagnose stellen. In diesem Fall kann die endgültige Diagnose nur dadurch gestellt werden, dass aus dem Gebärmutterhals ein kegelförmiges Gewebestück herausgeschnitten und untersucht wird (Konisation). Diese – gleichzeitig diagnostische wie therapeutische Maßnahme – erfolgt bei hochgradig veränderten und verdächtigen Gewebezellen.
Bei dem Eingriff wird ein kegelförmiges Gewebestück mit Laser oder einer elektrischen Drahtschlinge (Hochfrequenz-Schlinge) aus dem Muttermund und dem Gebärmutterhals entfernt. Bei Frauen in der Geschlechtsreife wird eine flache Konisation angeraten, bei Frauen nach den Wechseljahren eine spitze Konisation. Ängste, dass hierbei bösartige Zellen ausgeschwemmt werden, die dann Metastasen bilden, sind unberechtigt.
Relevanz von auffälligen Gewebeveränderungen (CIN)
„CIN 1“ (leichte Dysplasie): Wenn eine Dysplasie der „Stufe 1“ vorliegt, bedeutet dies, dass nur etwa ein Drittel der Zellen anormal sind. Es wird geschätzt, dass eine von sechs infizierten Frauen CIN 1-Dysplasien entwickelt, die allerdings normalerweise von selbst verschwinden und deswegen keine Behandlung erfordern. CIN 1 wird auch als LSIL (low grade squamöse intraepitheliale Läsion) bezeichnet.
„CIN 2“ (mittelgradige Dysplasie) bedeutet, dass etwa zwei Drittel der Zellen anormal sind. Sie werden auch „HSIL“ (high grade oder hochgradige squamöse intraepitheliale Läsionen) bezeichnet.
„CIN 3“ (hochgradige Dysplasie): Nahezu alle Zellen sind anormal. Es handelt sich um obligate Krebsvorstufen (Präkanzerosen), denn die Zellveränderungen sind kaum rückbildungsfähig. Die Spontanremissionsrate ist minimal; mehr als etwa 30 Prozent entwickeln sich innerhalb von fünf Jahren zu einer Krebserkrankung.
Aussagekraft der Ausschabung (Abrasio)
Bei einem Verdacht auf Gebärmutterhalskrebs ist es notwendig, die Schleimhaut sowohl des Gebärmutterhalskanals als auch des Gebärmutterkörpers genauer zu untersuchen. Dafür erfolgt von der Scheide her eine sogenannte Ausschabung, die unter örtlicher Betäubung oder auch Vollnarkose vorgenommen wird. Das Gewebe untersucht der Pathologe anschließend unter dem Mikroskop.
Die fraktionierte Abrasio unterscheidet sich von der normalen Ausschabung dadurch, dass der Arzt zunächst die Schleimhaut aus dem Gebärmutterhals untersucht und anschließend mit speziellen Instrumenten (Löffeln) die Schleimhaut des Gebärmutterkörpers „ausschabt“. Auf diese Weise kann ein verdächtiger Befund genauer einem bestimmten Ort in der Gebärmutter zugeordnet werden.
Komplikationen sind selten. Nach einer Ausschabung kann es zu Blutungen, Infektionen oder Schmerzen kommen. In den ersten Tagen können Unterleibsschmerzen auftreten. Es kann zu einer Infektion der Wunde kommen, die u. U. antibiotisch behandelt werden muss.
Aussagekraft des HPV-Tests?
Im Rahmen der Krebsfrüherkennung kann es vorteilhaft sein, zusätzlich oder anstelle des Zellabstrichs (Pap-Test) einen HPV-Test machen zu lassen. Hierfür werden wie beim PAP-Abstrich Zellen aus dem Bereich des Gebärmutterhalses entnommen, um bei ihnen mit einer speziellen (molekularbiologischen) Methode nach HP-Viren zu suchen. Eine Differenzierung der einzelnen HP-Virustypen ist möglich.
Vorteile des HPV-Tests
Mit dem HPV-Test wird eine Infektion mit Hp-Viren nachgewiesen. Der Nachweis, d. h. ein positiver HPV-Test, bedeutet – ebenso wie ein auffälliger Paptest – lediglich ein erhöhtes Krebsrisiko.
Vorteilhaft ist, dass ein negatives HPV-Test-Ergebnis eine HPV-Infektion ausschließt, so dass ein PAP-Test nicht notwendig ist. Er schließt auch eine Krebserkrankung in den nächsten Jahren aus. Dies steht im Gegensatz zum PAP-Test, dessen negatives Ergebnis keine prädiktive Bedeutung hat.
Vorteilhaft ist, dass – anders als beim PAP-Abstrich – auch Infektionen erkannt werden, bei denen noch keine Zellveränderungen aufgetreten sind, weshalb bei negativem PAP-Abstrich, aber positivem HPV-Befund, ein Krebsrisiko bestehen kann.
Nachteile des HPV-Tests
Nachteilig ist, dass der Test nicht zwischen einer vorübergehenden und einer chronischen (persistenten) Infektion unterscheidet. Dies ist deswegen nachteilig, weil nur chronische Infektionen gefährlich sind. Der positive HPV-Test ist somit nur eine Momentaufnahme, der nach kurzer Zeit wieder negativ werden kann, weil die Infektion abgeklungen ist. Ein positives Testergebnis hat nur dann Konsequenzen, wenn es bei einer Kontrolle nach 9 – 21 Monaten weiterhin positiv bleibt, also die Infektion persistiert (chronifiziert).
Wegen der bei jungen Frauen häufig „falsch positiven Befunde“ wird allgemein von einem HPV-Screening vor dem 30. Lebensjahr abgeraten und stattdessen zu einem Abstrich mit dem Paptest geraten. In der Altersgruppe zwischen 30 und 65 Jahren wird zu einem kombinierten HPV- und Zelltest (Paptest) geraten.
Bei Frauen > 65 Jahren ist der Nutzen von Screening Untersuchungen – unabhängig davon ob HPV- Tests oder Pap-Tests – nicht belegt.
Sind Fortschritte in der Früherkennung von Gebärmutterhalskrebs zu erwarten?
Geplant ist in der Vorsorge-Früherkennung ein allmählicher Übergang von morphologischen (mikroskopischen) Befundungen zu molekularbiologischen Testsystemen. Ab 2018 sollen Frauen im Alter von 20 bis 60 Jahren alle fünf Jahre von ihren Krankenkassen angeschrieben und über das neue, molekularbiologische Krebsscreening informiert werden. Letzteres beinhaltet alle fünf Jahre einen HPV-Test ab dem Alter von 30 Jahren. Ein Abstrich soll nur bei auffälligem HPV-Test durchgeführt werden. Ist er positiv, soll eine Kolposkopie erfolgen.
Man hofft mit einem neuartigen im Krebsforschungszentrum Heidelberg entwickelten, aber noch in klinischer Erprobung und somit noch nicht im Handel befindlichen Test (p16INK4a), speziell die chronischen, d. h. die mit hoher Wahrscheinlichkeit zu Gebärmutterkrebs führenden Veränderungen zu identifizieren. Dieser Test hätte den großen Vorteil, dass man auf chirurgische Eingriffe (Konisation) verzichten kann.
Quelle und Buch-Tipp:
Hermann Delbrück ist Arzt für Hämatologie – Onkologie und Sozialmedizin sowie Rehabilitation und physikalische Therapie und Hochschullehrer für Innere Medizin und Sozialmedizin. Während seiner Laufbahn in der experimentellen, kurativen und vor allem rehabilitativen Onkologie veröffentlichte er mehrere Lehrbücher. Er ist der Herausgeber zahlreicher Ratgeber für Betroffene mit Krebs. Seit seiner Emeritierung 2007 befasst er sich vorrangig mit Fragen der Prävention von Krebs.