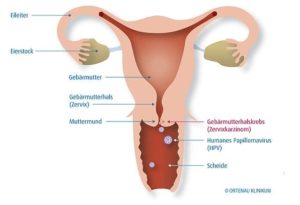
Die Ursachen für Eierstockkrebs sind zwar noch weitgehend ungeklärt, jedoch hat man aus retrospektiven Studien der Krebsepidemiologie zunehmend konkretere Vostellungen, wer besonders gefährdet ist und wer die Möglichkeiten der Vorbeugung ernsthafter nutzen sollte.
Die Arbeitsgemeinschaft der Medizinischen Fachgesellschaften (AMF), die Deutsche Krebshilfe und die Deutsche Krebsgesellschaft, die sich in Deutschland mit der Erstellung von Empfehlungen zur Krebsprävention, -diagnostik und- therapie (Leitlinien) befassen, haben eine Klassifikation (Leitlinie) erarbeitet, die eine Wertung der Aussagekraft von Studien ermöglicht. In ihr befinden sich Stellungnahmen zu Vorbeuge- sowie Früherkennungsmaßnahmen (Deutsche Krebsgesellschaft und Deutsche Krebshilfe S-3 Leitlinien 2013 und 2015).
In den meisten Fällen (ca. 90 %) handelt es sich bei den Eierstockkarzinomen um sog. epitheliale Karzinome, die sehr aggressiv und bösartig sind. Wesentlich seltener sind Keimstrang- Stromatumore und Keimzelltumore, deren Risiken und Vorbeugung im Folgenden wegen ihrer Seltenheit, aber auch der Kompexität nur am Rande erwähnt werden.
Es gibt auch gutartige Eierstocktumore. Sie sind sogar häufiger als bösartige Karzinome. Zu ihnen zählen u. a. die Borderline-Tumore, die jedoch ein – wenn auch geringes – Entartungspotential haben. Sie werden deshalb, im Gegensatz zu den anderen gutartigen Eierstocktumoren, an dieser Stelle ausführlicher erwähnt. Nicht erwähnt werden Absiedlungen (Metastasen) anderer Karzinome in den Eierstöcken. Tochtergeschwülste, die im Verlauf von Karzinomen des Verdauungstrakts, der Brust und der Gebärmutter in den Eierstöcken entstehen, sind nicht selten.
Epitheliale Tumore stehen in diesem Buch eindeutig im Vordergrund. Sie werden zur besseren Vergleichbarkeit, entsprechend ihrer Prognose, der Therapierbarkeit, aber auch ihrer Risiken in Subtypen eingeteilt.
Unterschiedliche Eierstockkrebstypen epithelialen Ursprungs und ihre prozentuale Häufigkeit
- Seröses-papilläres Zystadenokarzinom (40 – 53 %)
- endometroides Karzinom (15 – 22 %)
- Muzinöses Zystadenokarzinom (7 – 15 %)
- Klarzellkarzinom (4 – 10 %)
- Transitionalzellkarzinom (ca. 1 %)
- Eptheliale Mischtumore (ca. 2 %)
- Sonstige (5 – 15 %)
Risiken für Eierstockkrebs
Nach allgemeiner Lehrmeinung müssen mehrere Risikofaktoren zu verschiedenen Zeiten und in verschiedenen Schritten zusammentreffen, damit es zum Krankheitsausbruch kommt. Einige dieser Risikofaktoren sind angeboren, andere im Laufe des Lebens erworben, einige sind dominant, andere sind inaktiv oder wenig „penetrant“. Meist handelt es sich um einen Mix angeborener Krebsgene mit Umwelteinflüssen.
Vermutlich sind für die Entstehung (Tumorinitiation) andere Einwirkungen verantwortlich als für die Krankheitsentwicklung (Tumorpromotion). Experten gehen davon aus, dass sich je nach „Dominanz und Aktivität“ der Risikofaktoren die Zeit von der Entstehung einzelner Krebszellen bis zum Krankheitsausbruch verkürzt oder verlängert. Je dominanter die Krebsgene sind, desto kürzer ist die Krankheitsentwicklung und desto häufiger kommt es zum Ausbruch der Krebserkrankung.
Es gibt mehrere Hypothesen zur Krankheitsentstehung. Die häufigste und wahrscheinlichste ist die eines häufigeren Eisprung (Schildkraut et al 1997). Neben dieser Ovulationshypothese gibt es die „Tuba-uterina-Hypothese“, die „Gonadotropin-Hypothese“ sowie die „Androgen-/Progesteron-Hypothese“. Gemäß der „Tuba-uterina-Hypothese“ entsteht das high-grade seröse Karzinom in den Eileitern. Gemäß der „Gonadotropin-Hypothese“ erhöht eine exzessive Gonadotropin-Stimulation des Eierstockgewebes die Krebsentstehung.
Sehr selten erkranken Mädchen und junge Frauen. Wenn ja, dann handelt es sich bei ihnen um Keimzelltumoren, deren Zellen aus der Embryonalentwicklung stammen. Sie unterscheiden sich von den anderen Eierstockkarzinomen durch ihren Gewebetyp, die Aggressivität und auch durch die Therapieempfindlichkeit. Sehr früh kommt es bei ihnen über den Blutweg (hämatogen) oder über die Lymphe (lymphogen) zur Absiedlung von Krebszellen in anderen Organen. Erfreulich ist, dass sie relativ gut auf eine Chemotherapie ansprechen.
In großen Beobachtungsstudien findet man bei erkrankten Erwachsenen überdurchschnittlich häufig die in der Tabelle aufgeführten „Auffälligkeiten“. Nicht jede Frau mit diesen Risikofaktoren muss zwangsläufig im Laufe ihres Lebens an Eierstockkrebs erkranken. Auch Frauen ohne diese Risikofaktoren können erkranken. Es handelt sich bei den Angaben um statistische Mittelwerte.
Gesicherte, wahrscheinliche und vermutete Risiken für Eierstockkrebs (im Vergleich zur Normalbevölkerung)
- Kinderlosigkeit (wahrscheinlich)
- Sterilität (vermutet)
- Hormon-Ersatztherapie in und nach den Wechseljahren (wahrscheinlich)
- Hormonelle Stimulationstherapie bei einer Infertilitätsbehandlung (vermutet)
- frühes Einsetzen der Regelblutung (wahrscheinlich)
- Kontakt mit Schadstoffen wie z. B. Talkum haltige Sanitärartikel (vermutet)
- ein an Eierstockkrebs erkrankte, blutsverwandte Verwandte ersten Grades (gesichert)
- HNPCC (Hereditary nonpolyposis colorectal cancer = Lynch Syndrom) (gesichert)
- Li-Fraumeni-Syndrom (gesichert)
- BRCA 1-Mutation (gesichert)
- BRCA 2-Mutation (gesichert)
- RAD51C- and RAD51D-Mutationen (gesichert)
- BRIP1-Gene (gesichert)
- Gleichzeitige oder vorhergehende Brustkrebserkrankung (gesichert)
- Diabetes-Typ-II (gesichert)
- Borderline-Tumore der Eierstöcke (gesichert)
- starkes Übergewicht (gesichert)
- Hochgewachsen (gesichert)
- Kinderlosigkeit (gesichert)
- bereits an Brust- oder Gebärmutterschleimhaut- oder Darmkrebs erkrankt (gesichert)
- frühe Periode, später Eintritt der Wechseljahre (gesichert)
- späte erste Schwangerschaft (vermutet)
- Ernährung, die reich an tierischen Fetten (vermutet)
- Endometriose (wahrscheinlich)
- polyzystische Ovarien (wahrscheinlich)
- kurze Stilldauer (vermutet)
- ehemalige Bestrahlung im Beckenbereich (gesichert)
- Tabakabusus (vermutet)
- starker Alkoholkonsum (nach den Wechseljahren vermutet)
- Bewegungsmangel (vermutet)
Quelle und Buch-Tipp:
Hermann Delbrück ist Arzt für Hämatologie – Onkologie und Sozialmedizin sowie Rehabilitation und physikalische Therapie und Hochschullehrer für Innere Medizin und Sozialmedizin. Während seiner Laufbahn in der experimentellen, kurativen und vor allem rehabilitativen Onkologie veröffentlichte er mehrere Lehrbücher. Er ist der Herausgeber zahlreicher Ratgeber für Betroffene mit Krebs. Seit seiner Emeritierung 2007 befasst er sich vorrangig mit Fragen der Prävention von Krebs.