Bildquelle: J. Guntau at German Wikipedia [Public domain], via Wikimedia Commons
In diesem Ratgeber geht es nicht um die (gesetzlichen) Krebsvorsorgeuntersuchungen bei (noch-) Gesunden, sondern um die derzeit praktizierten Untersuchungen bei einem Verdacht auf Darmkrebs. Die Maßnahmen sind zu unterscheiden von den „Check-Up-Untersuchungen“ und den gesetzlichen Krebsvorsorge-Früherkennungs-Untersuchungen, die sich an gesunde Menschen ohne spezifischen Verdacht richten. Ihre Aussagekraft dieser Untersuchungen wird bestimmt durch ihre Sensitivität und Spezifität sowie die Häufigkeit richtiger bzw. falsch positiver oder falsch negativer Befunde.
[sc_fs_faq sc_id=“fs_faq3186z5ja7″ html=“true“ headline=“h2″ img=““ question=“Auf welche Warnsignale sollte man achten? Gibt es Frühsymptome? “ img_alt=““ css_class=““ ] Darmkrebserkrankungen verlaufen lange ohne erkennbare Symptome. Beschwerden treten erst dann auf, wenn der Tumor fortgeschritten ist. Die Symptome sind dann abhängig von der Lage und Größe des Tumors. Häufige Erstsymptome sind: Veränderungen der Stuhlgewohnheiten wie Durchfall oder Verstopfung, zwingender Stuhldrang, krampfartige Bauchschmerzen, Darmblutungen, ungewohnt starke Blähungen, Leistungsabfall oder auch Gewichtsverlust.[/sc_fs_faq]
Zu Schmerzen kommt es häufig erst, wenn der Tumor den Darm komplett verschließt Frisches Blut im Stuhl ist meist die Folge von inneren oder äußeren Hämorrhoiden, nur in Ausnahmefällen ist ein Karzinom die Ursache. Äußere Hämorrhoiden sind für den Arzt sichtbar; innere mit dem Proktoskop gut erkennbar. Änderungen von Stuhlgewohnheiten können ein Zeichen für Darmkrebs sein. Blässe und Blutarmut (Anämie) sind Hinweise dafür, dass der Darm längere Zeit unbemerkt leicht geblutet hat. Sickerblutungen sind für Karzinome im Darm typisch.
Fazit: Es gibt keine spezifischen Frühsymptome. Beschwerden sind meist eher Spät- als Frühsymptome. Selbst ausgedehnte Tumoren bereiten lange Zeit keine Beschwerden.
Kann der Arzt bei der körperlichen Untersuchung vorzeitig einen Krebs erkennen?
Bei der körperlichen Untersuchung tastet der Arzt den Bauchraum nach einer eventuellen Auffälligkeit (Resistenz) ab. Ertastet er eine solche und ist es Krebs, so handelt es sich meist um einen fortgeschrittenen Tumor.
Fazit: Ein Karzinom im frühen Ausbreitungsstadium lässt sich durch eine körperliche Untersuchung kaum erkennen.
Welche Wertigkeit hat die Digitale Rektale Untersuchung?
Bei der Digitalen Rektalen Untersuchung können Verhärtungen in der Schleimhaut des Enddarms ertastet werden. Wird eine verdächtige Verhärtung ertastet, so sind zur weiteren Abklärung eine Spiegelung (Proktoskopie) und Gewebeuntersuchung notwendig, da u. a. auch ein Tumor die Ursache sein kann.
Fazit: Zur Früherkennung von Darmkrebs ist die Tastuntersuchung allein ungeeignet.
Welche endoskopischen Untersuchungen gibt es zur Früherkennung?
Zur Spiegelung des Afters (Proktoskop) und Enddarms (Rektoskop) wird meist ein starres Endoskop eingesetzt. Die Dickdarmspiegelung erfolgt hingegen in der Regel mit einem biegsamen optischen Instrument, das vom After aus in den Enddarm (Rektoskopie), den circa 50 bis 60 cm langen S-Darm (Sigmoidoskopie) und in höher gelegene Bereiche des Dickdarms (Koloskopie) vorgeschoben wird. Bei der Spiegelung des Enddarms (Rektoskopie) und des mittleren Abschnitts bis zur Sigmaschleife (Sigmoidoskopie) genügt in der Regel ein Einlauf oder Klistier. Ist eine Spiegelung des gesamten Darms vorgesehen, muss dieser zuvor gründlich gereinigt sein.
Welche Aussagekraft hat die Proktoskopie?
Bei der Proktoskopie werden der letzte Abschnitt des Enddarms und der Analkanal untersucht. Dabei wird ein Metallrohr, ein sogenanntes starres Proktoskop von 10 bis 15 cm Länge und variablem Durchmesser (bei Erwachsenen 1,5 bis 2 cm) verwendet. Die meisten Ärzte nehmen proktoskopische Untersuchungen grundsätzlich ohne Darmreinigung vor, um Irritationen der Darmschleimhaut durch Abführmittel zu vermeiden.
Fazit: Die Proktoskopie gestattet lediglich eine Aussage über auffällige Schleimhautbefunde im letzten Abschnitt des Enddarms. Als alleinige Untersuchung zur Früherkennung von Darmkrebs ist sie ungeeignet.
Welche Aussagekraft hat die Rektoskopie?
Bei der Rektoskopie wird in der Regel ein starres Rektoskop von 20 bis 30 cm Länge und einem Durchmesser von etwa 2 cm zur Untersuchung des Enddarms (Rektum) verwendet. Die Vorbereitung gestaltet sich einfach; es muss nur der Mastdarm entleert werden, damit Stuhlreste die Untersuchung nicht behindern. Dazu wird etwa eine Stunde zuvor ein starkes Abführmittel als Klistier oder Zäpfchen verabreicht.
Fazit: Die Rektoskopie ist eine aussagekräftige Untersuchung zur Krebsfrüherkennung im letzten Teil des Darms (Rektum). Sie reicht zur Darmkrebs-Früherkennung jedoch nicht aus.
Welche Aussagekraft hat die Sigmoidoskopie (kleine Darmspiegelung)?
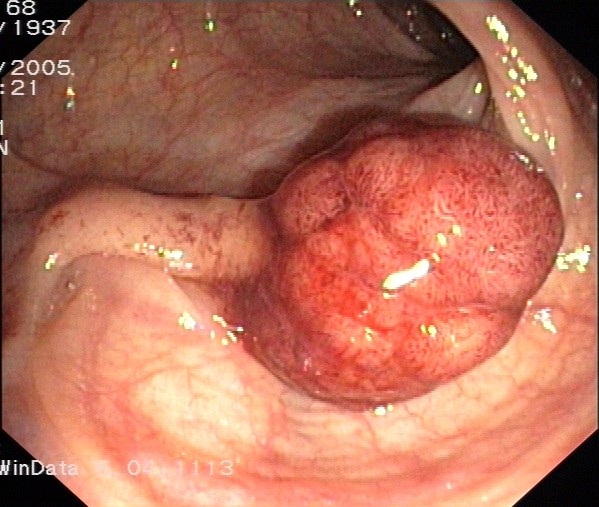
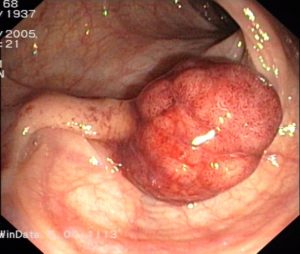
Bei der Sigmoidoskopie – auch kleine Darmspiegelung genannt – werden die letzten 50 bis 60 cm des Darms mit einem flexiblen Endoskop (Sigmoidoskop) untersucht; in diesem Bereich befinden sich im Alter < 60 Jahren etwa zwei Drittel der Karzinome und Krebsvorstufen. Mit zunehmendem Alter steigt dann die Häufigkeit krankhafter Befunde im oberen, dem Sigmoidoskop nicht mehr zugänglichen Darmdrittel. Wird ein verdächtiger Befund festgestellt, so kann aus ihm eine Gewebeprobe entnommen bzw. der Polyp oder das verdächtige Gewebe im gleichen Untersuchungsgang mit einer kleinen Schlinge oder einer Zange entfernt werden. Wie bei der Koloskopie sollte allerdings vor der Sigmoidoskopie mit dem Finger (Digitale Rektale Untersuchung), besser jedoch mit dem Proktoskop und/oder Rektoskop, ein Krebs im After und Enddarm ausgeschlossen werden, da Tumore in diesem Bereich bei einer alleinigen Sigmoidoskopie manchmal übersehen werden. Vorteilhaft ist die im Vergleich zur kompletten Darmspiegelung weniger aufwändige Vorbereitung. Ein Abführmittel oder Einlauf – ein bis zwei Stunden vor der Untersuchung – ist zur Darmreinigung ausreichend.
Die Untersuchung dauert etwa fünf Minuten und wird weniger belastend als die Koloskopie empfunden. Sie birgt ein sehr geringes Komplikationsrisiko. Die Sigmoidoskopie reduziert das Erkrankungsrisiko und die Sterblichkeit an Darmkrebs um mehr als ein Drittel. Sie ist somit wesentlich aussagekräftiger als die herkömmlichen Stuhltests, die Proktoskopie und die Rektoskopie; sie ist hingegen der Koloskopie weit unterlegen, da mit ihr nicht einmal die Hälfte des Darms beurteilt werden kann. Je älter die Menschen sind, desto häufiger befinden sich die Tumore in den oberen Darmabschnitten, sind also mit dem Sigmoidoskop nicht zu erreichen sind.
Zu bedenken ist, dass die Sigmoidoskopie in Deutschland nicht im Leistungskatalog der Krankenkassen enthalten ist und somit nicht abgerechnet werden kann. Ist aus irgendwelchen Gründen im Rahmen der Krebsvorsorge nur eine Sigmoidoskopie und nicht ein hohe Koloskopie möglich, dann sollte diese immer mit einem jährlichen immunologischen FOBT (Test auf Blut im Stuhl) kombiniert und alle fünf Jahre wiederholt werden.
Fazit: Die Sigmoidoskopie ist eine sehr wirksame Vorsorgeuntersuchung, die allerdings nur verdächtige Herde im letzten Darmabschnitt zu entdecken vermag. Falls bei der Sigmoidoskopie ein oder mehrere Adenome entdeckt werden, muss grundsätzlich eine komplette Koloskopie zum Ausschluss weiterer Adenome in den oberen Darmabschnitten erfolgen. Die Sigmoidoskopie sollte nur dann erfolgen, wenn eine Koloskopie unmöglich ist.
Welche Aussagekraft hat die Koloskopie (hohe Darmspiegelung)?
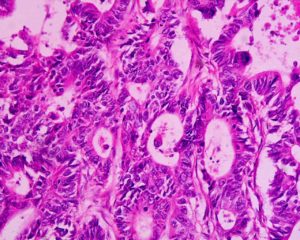
Das Koloskop funktioniert wie ein Sigmoidoskop; allerdings ist es länger, so dass sich der Dickdarm in seiner gesamten Länge von 1,5 m beurteilen lässt. Bei der Untersuchung (Koloskopie bzw. hohe Darmspiegelung) wird das flexible Endoskop bis zur Mündung des Dünndarms vorgeschoben, so dass der gesamte Dick- und Enddarm auf Veränderungen hin untersucht werden kann. Im gleichen Untersuchungsgang können Polypen oder verdächtiges Gewebe entfernt werden. Die Untersuchung soll das Risiko eines Darmkrebs bedingten Todes um 68% reduzieren; im Vergleich dazu, die Sigmoidoskopie „nur“ um 41%. Die Sensitivität für tumorverdächtige Adenome liegt bei über 90%. Werden Krebsvorstufen entfernt, so reduziert sich das Krebserkrankungsrisiko um bis zu 90% und die Darmkrebssterblichkeit um 68%. Trotz vieler Vorteile bietet auch die Koloskopie keine absolute Sicherheit. Gelegentlich verbergen sich Polypen hinter den Falten der Darmschleimhaut und entgehen der Erkennung. Die Gefahr, krankhafte Befunde zu übersehen, besteht besonders bei einem verschmutzten Darm. Unabdingbare Voraussetzung für eine erfolgreiche Koloskopie sind daher eine gute Vorbereitung mit Darmreinigung, eine ausreichende Untersuchungsdauer und Rückzugszeit des Koloskops. Vorstufen (Adenome/Polypen) werden besonders häufig im rechten Darmabschnitt übersehen, weil sie dort oft kleiner und flacher sind, und der Darm manchmal nicht vollständig einsehbar ist .
Fazit: Die Sigmoidoskopie sowie Koloskopie haben den Vorteil, dass Krebsvorstufen und Krebsgewebe nicht nur frühzeitig erkannt, sondern während des Untersuchungsganges gleichzeitig beseitigt werden können. Die Vorsorgekoloskopie ist der Goldstandard bei der DarmkrebsFrüherkennung. Falsch positive und falsch negative Befunde sind selten. Dass die Darmkrebshäufigkeit und -sterblichkeit in den letzten 5 Jahren abgenommen haben, ist primär ein Verdienst der Vorsorgekoloskopie.
Was ist bei der Vorbereitung zur Koloskopie zu beachten?
Der gesamte Dickdarm muss gründlich von Speise- und Stuhlresten befreit sein. 24 Stunden vor der Untersuchung muss man deswegen auf feste Nahrung verzichten; Abführmittel sollten – zusammen mit drei bis vier Litern Flüssigkeit – so lange eingenommen werden, wie die ausgeschiedene Flüssigkeit nicht klar ist. Schon Tage vorher sollte man kein kernhaltiges Obst, wie Weintrauben, Kiwis und Vollkornbrot, essen, da die Kerne lange in der Darmwand verbleiben und die Sicht sowie Beurteilung einschränken. Bei unvollständig entleertem Darm und nicht eindeutig beurteilbarer Darmschleimhaut sind Wiederholungsuntersuchungen unter besseren Bedingungen notwendig. Medikamente, die die Blutgerinnung hemmen (z. B. AspirinR, MarcumarR), sollten mindestens fünf Tage vor der Spiegelung abgesetzt werden. Der untersuchende Arzt ist über sämtliche Medikamente zu informieren, die man einnimmt.
Kommentar: In etwa 2 bis 10% der Untersuchungsfälle muss die Koloskopie trotz optimaler Vorbereitung abgebrochen werden; sei es wegen starker Stuhlverschmutzung, sei es wegen einem ungünstigen Darmverlauf oder Verwachsungen, die ein schmerzfreies Vorschieben des Endoskops erschweren. Letzteres tritt häufiger bei Menschen auf, die schon einmal am Bauch operiert wurden und bei denen es zu Verwachsungen in der Bauchhöhle gekommen ist, die die Darmschlingen weniger beweglich machen.
Zu welchen unerwünschten Nebenwirkungen kann es bei der Koloskopie kommen?
Die Darmreinigung, die sedierenden Medikamente und die Spiegelung selber sowie die Entfernung verdächtiger Befunde (z. B. der Polypen) können mit Beschwerden einhergehen. Komplikationen sind selten (Schäfer et al. 2012). Ihre Häufigkeit beträgt 0,2 bis 0,3%. Am häufigsten sind Blutungen (0,18%), die jedoch in der Regel schon während der Untersuchung gestillt werden können. Zu ernsthafteren Komplikationen kommt es statistisch bei weniger als 0,02% aller Untersuchungen (Regula et al. 2006). Nach dem 70. Lebensjahr nimmt das Komplikationsrisiko allerdings zu.
Kommentar: Die Koloskopie ist eine relativ risikofreie Untersuchung. Die Untersuchung wird von etwa einem Viertel aller Patienten als unangenehm oder schmerzhaft empfunden. Der häufigste Grund hierfür sind Verwachsungen. In solchen Fällen werden Beruhigungsmittel oder eine Schmerzspritze verabreicht, die den Betroffenen in eine Art Dämmerschlaf versetzt. Sie können die Verkehrstüchtigkeit und kurzzeitig das Erinnerungsvermögen der unmittelbar bei und nach der Untersuchung gegebenen Informationen einschränken.
Wie hoch ist die Fehlerquote bei der Koloskopie?
Statistisch werden weniger als 10% der eventuell krebsverdächtigen Polypen > 1 cm nicht erkannt. Bei schlechten Untersuchungsbedingungen erhöht sich der Prozentsatz. Flache, eingesenkte und kleine (sessile, serrierte) Polypen werden bei einer Darmverschmutzung am häufigsten übersehen. Beachtet man bestimmte Vorsichtsmaßnahmen, kann diese Fehlerquote noch reduziert werden. Hierzu gehört, dass der Untersucher sich genügend Zeit beim Zurückziehen des Koloskops nimmt (ca. 10 Minuten). Die gelegentlich geäußerte Behauptung, dass die Koloskopie in den oberen Darmabschnitten weniger zuverlässig sei, ist auf eine nicht ausreichende Spiegelung dort zurück zu führen sowie auf die Tatsache, dass Adenome dort häufig kleiner sind als in den mittleren und unteren Darmbereichen Die Schleimhautfärbung mit Indigokarmin oder Methylenblau (Chromoendoskopie) sowie das Narrow Band Imaging in Verbindung mit einer Vergrößerungsendoskopie ermöglichen eine bessere Abgrenzung flacher und eingesenkter Läsionen sowie die Unterscheidung von krebsverdächtigen Befunden. Diese Färbungen werden gerne bei einer Colitis ulcerosa empfohlen, weil sich entzündliche und bösartige Veränderungen besser unterscheiden lassen.
Fazit: Die Fehlerquote ist bei einer optimalen Vorbereitung und entsprechender Erfahrung des Arztes sehr gering.
Wann sind häufigere Kontrollkoloskopien notwendig?
Je größer und zahlreicher die Adenome sind, desto höher ist das Risiko übersehener Polypen und umso wichtiger sind häufigere Kontrolluntersuchungen (van Rijn et al. 2006). Etwa 50% der Intervallkarzinome sollen sich infolge übersehener Adenome, die andere Hälfte auf der Basis neu entstandener Läsionen bilden. Die Zeitabstände zwischen den Kontrollkoloskopien richten sich nach Anzahl, Größe und dem Gewebe der entnommenen Adenome. Bei Low-Risk- Befunden sind die Zeitabstände größer als bei HighRisk-Befunden. Es ist unwahrscheinlich, dass sich nach einer unauffälligen Darmspiegelung schnell krebsverdächtige adenomatöse Polypen bilden. Daher ist man übereingekommen, dass bei diesen Menschen eine erneute Darmspiegelung erst nach 10 Jahren notwendig wird. Einige Experten meinen sogar, dass man nach einer unauffälligen Koloskopie mit der nächsten Untersuchung 20 Jahre warten könne.
Notwendigkeit für häufigere Kontrolluntersuchungen:
- grundsätzlich sind Häufigkeit und Zeitpunkt der Kontrollkoloskopien bei Adenomträgern von Anzahl, Größe, Gewebetyp und Malignitätsgrad der entfernten Adenome abhängig zu machen.
- ist der Darm bei der Untersuchung schlecht einsehbar, sollte diese nach einigen Wochen wiederholt werden. nach inkompletter Entfernung ist eine baldige Kontrollkoloskopie notwendig.
- wurden große oder flache Adenome abgetragen, so wird geraten, die Abtragungsstelle nach zwei bis sechs Monaten zu kontrollieren.
- bei Low-Risk-Befunden (weniger als drei Adenome < 10 mm), ohne Nachweis villöser Gewebeanteile und einer hochgradigen Veränderung der Zellen (intraepithelialen Neoplasie), ist eine Kontrolle nach fünf Jahren ausreichend.
- bei High-Risk-Befunden (drei oder mehr Polypen), einem Polyp von mindestens 10 mm, bei villösen Gewebeanteilen und/oder hochgradigen Veränderungen der Zellen (intraepithelialer Neoplasie, > 10 serrierte Adenome beliebiger Größe, 1 Adenom > 1 cm und villöser Architektur) sollte eine Kontrollkoloskopie vorher und in kürzeren Zeitabständen erfolgen.
- stellt sich bei der Gewebeuntersuchung der entnommenen Polypen heraus, dass dieser nicht vollständig abgetragen wurden, ist eine kurzfristige Kontrolle (spätestens nach zwei bis sechs Monaten) notwendig.
- nach Abtragung einzelner, hyperplastischer Polypen, die kleiner als 10 mm sind, reicht – wie bei einer unauffälligen Koloskopie – eine Kontrolluntersuchung nach 10 Jahren aus. Ausnahmen stellen zahlreiche, im beginnenden Dickdarmabschnitt lokalisierte, hyperplastische Polypen dar. In Anbetracht der Beobachtung, dass sich hinter kleinen und „hyperplastischen“ Polypen – wenn auch selten – serrierte Adenome verbergen können, empfehlen Experten zunehmend engmaschigere Kontrolluntersuchungen.
- wurden bei Verwandten ersten Grades vor dem 50. Lebensjahr Adeno me oder Darmkrebs festgestellt, so sollte die erste Darmspiegelung 10 Jahre vor dem Zeitpunkt des Nachweises der Krebserkrankung (bzw. der Feststellung des Adenoms) stattfinden. War der erkrankte Angehörige bei der Diagnose beispielsweise 45 Jahre alt, sollten sich seine Geschwister und seine Kinder spätestens mit 35 Jahren untersuchen lassen.
- für Menschen mit angeborenem hohen Krebsrisiko (z. B. einer genetichen Disposition, klassischen oder einer attenuierten Familiären Adeno Polyposis (FAP) bzw. Lynch-Syndrom (HPCCV)) gelten strengere Vorsorgeintervalle.
- bei Patienten mit einer (sub) totalen und seit mehr als acht Jahren bestehenden Colitis ulcerosa oder einer linksseitigen Colitis, die seit mehr als 15 Jahren besteht, sollten vorzeitig und jährlich Koloskopien erfolgen.
- bei starken Rauchern, Typ-2-Diabetikern, hohem Alkoholkonsum oder starkem Körpergewicht sollten die Abstände zwischen den Kontrolluntersuchungen kürzer sein. Die erste Untersuchung sollte schon vor dem 55. Lebensjahr stattfinden. Bei HIV-Patienten sind die Untersuchungen vorzeitiger und häufiger notwendig.
Welche Vor- und Nachteile hat die virtuelle Computertomographie?
Die Virtuelle Koloskopie (VC) ist eine radiologische Untersuchung des Dickdarmes (Colon) mit in der Regel einem Computertomographen. Für die Untersuchung wird der Darm über eine automatische Pumpe, die kontinuierlich Druck und Volumen misst, mit Kohlendioxid erweitert. Um die Darmbeweglichkeit zu unterdrücken und so die Aussagekraft zu verbessern, wird ein Medikament verabreicht. Vor der Untersuchung muss der Darm – wie bei der Koloskopie – gereinigt werden. Wegen der Strahlenschutzbestimmungen darf die CT-Koloskopie nur bei Verdacht, nicht aber im Rahmen von Vorsorgeuntersuchungen durchgeführt werden.
Kommentar: Die Aussagekraft der virtuellen Kolonographie ist der konventionellen Darmspiegelung unterlegen. Befragungen zeigen, dass die CT-Koloskopie zwar kurzfristig als angenehmer empfunden wird, jedoch langfristig die normale Koloskopie wegen der schnelleren Ergebnisse und selteneren Folgeuntersuchungen eher akzeptiert wird. Wegen der Strahlenbelastung darf die CT-Koloskopie im Rahmen der Krebsvorsorge nur in Ausnahmefällen durchgeführt werden.
Quelle und Leseempfehlung zur Darmkrebs-Vorsorge:
Darmkrebs vermeiden (Personalisierte Krebsvorsorge und Früherkennung)
Hermann Delbrück ist Arzt für Hämatologie – Onkologie und Sozialmedizin sowie Rehabilitation und physikalische Therapie und Hochschullehrer für Innere Medizin und Sozialmedizin. Während seiner Laufbahn in der experimentellen, kurativen und vor allem rehabilitativen Onkologie veröffentlichte er mehrere Lehrbücher. Er ist der Herausgeber zahlreicher Ratgeber für Betroffene mit Krebs. Seit seiner Emeritierung 2007 befasst er sich vorrangig mit Fragen der Prävention von Krebs.