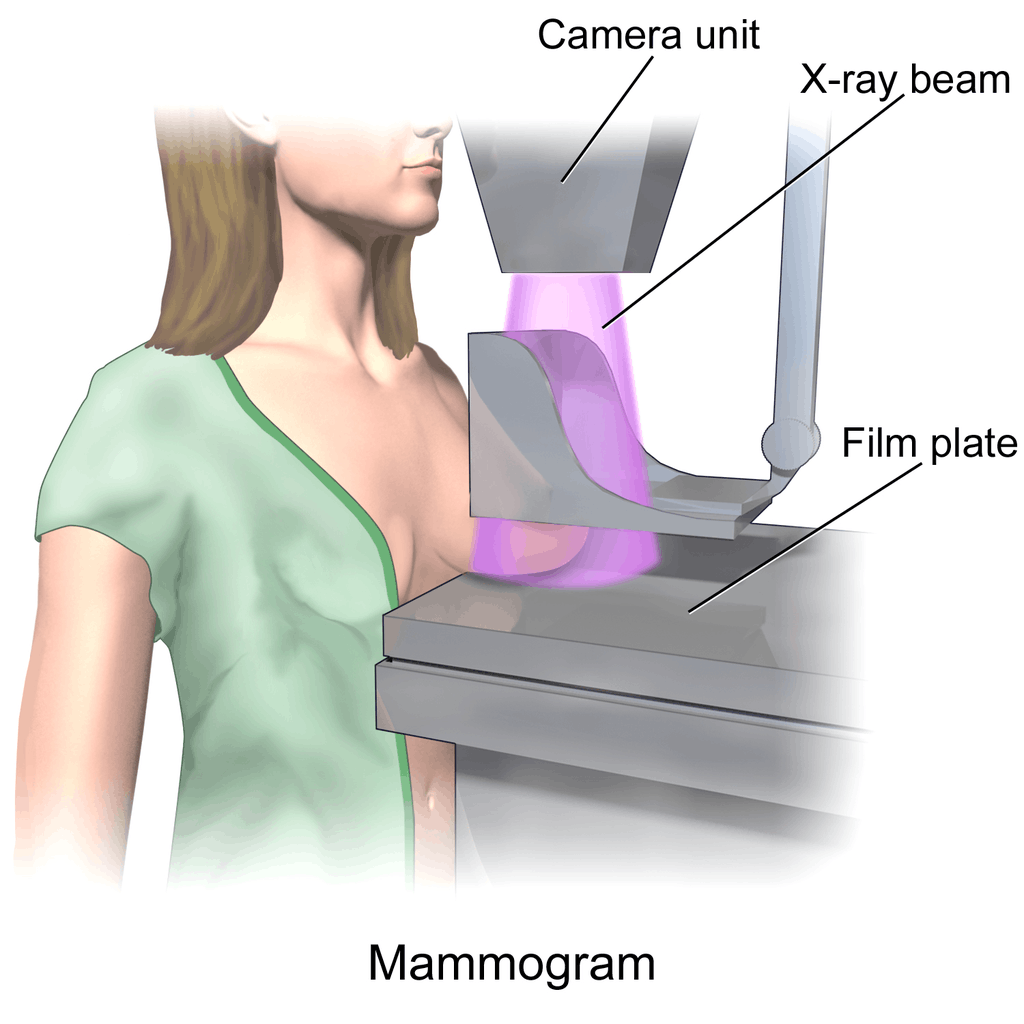
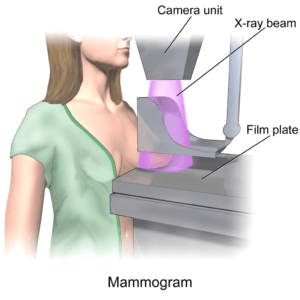
Mammographie
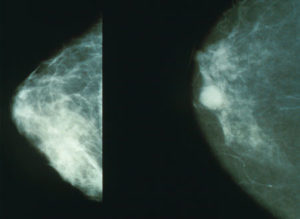
Die Mammographie stellt im Falle eines bösartigen Befundes Auswirkungen des Krebsgewebes – wie Verkalkungen sowie veränderte Gewebestrukturen – nicht aber das Krebsgewebe selber dar.
Kommentar: Da nicht jedes Krebsgewebe Mikrokalk enthält, besteht die Gefahr, dass Tumore übersehen werden.
Welche Faktoren beeinflussen die Aussagekraft der Mammographie?
Abgesehen von der Empfindlichkeit des Mammographiegerätes, der Ausbildungsqualität und den Erfahrungen der Untersucher ist die Dichte des Brustgewebes wichtigster Einflussfaktor. Je dichter das Brustgewebe, umso geringer ist die Aussagekraft. Nach den Wechseljahren nimmt die Dichte infolge des Hormonmangels ab, weswegen die Empfindlichkeit der Untersuchung bei älteren Frauen wesentlich höher ist als bei jungen Frauen.Da antihormonell wirkende Medikamente wie z. B. Tamoxifen, Raloxifen und die LH-Agonisten ebenfalls die Dichte des Brustgewebes reduzieren, verbessert sich die Empfindlichkeit. Umkehrt ist es bei der Hormonersatztherapie und bei hormonal wirkenden Kontrazeptiva; sie reduzieren die Aussagekraft. In der zweiten Zyklushälfte ist die Aussagekraft wegen der stärkeren Gewebsdichte geringer. Da die meisten jungen Frauen ein dichtes Brustgewebe haben, werden bei ihnen nicht die Mammographie, sondern der Ultraschallund Kernspin zur Tumorsuche eingesetzt. Experten raten jungen Frauen auch wegen der Strahlenbelastung von der Mammographie zur Früherkennung ab. Tumore, die nicht Mikrokalk einlagern, sind schwer zu erkennen. Leider ist dies bei besonders bösartigen Tumoren (G-3 Tumore) häufig der Fall. Andererseits sind Kalkeinlagerungen nicht beweisend, da sie auch bei gutartigen Prozessen vorkommen können. Ein mammographisch festgestellter Tumorbefund muss daher immer durch ergänzende Untersuchungen bestätigt bzw. ausgeschlossen werden. Hierfür bieten sich die Sonographie und Kernspinuntersuchungen an; am sichersten ist die feingewebliche Untersuchung.
Kommentar: Die Aussagekraft der Mammographie ist bei Frauen > 50 Jahre hoch, zwischen 40 und 50 Jahren fraglich und bei Frauen < 40 Jahren schlecht.
Vorteile der Mamographie
- *hohe Aussagekraft nach den Wechseljahren
- *weitgehend standardisierte Untersuchungsmethode, die strengen Qualitätskontrollen unterliegt
- *kann Krebsherde erkennen, die bei der sonographie und Kernspintomographie nicht feststellbar sind Befunde
- *können (bei der digitalen Mammographie) über das Netz zwecks einholen einer Zweitmeinung („second opinion“) problemlos und schnell an andere Untersucher weitergeleitet werden.
- *relativ preisgünstige Untersuchung
Nachteile der Mamographie
- *falsch positive Befunde sind häufig, weswegen bei einem „krankhaften Befund“ grundsätzlich Zusatzuntersuchungen notwendig sind.
- *sehr aggressive Karzinome werden schlechter erkannt, da sie häufig keinen Mikrokalk enthalten.
- *bei dichtem Brustgewebe ist das Risiko hoch, dass bösartige Befunde übersehen werden.
- *Frauen sollten am Tag der geplanten Mammographie keine Körperlotion, Puder oder Deodorants benutzen, weil die Partikel die Beurteilung beeinflussen können.
- *die Strahlenrisiken sind – besonders bei jungen Frauen – nicht unbeträchtlich, weswegen Mammographien bei jüngeren Frauen nur in Ausnahmefällen durchgeführt werden sollten (u.s. Preventive services task Force 2009, Berrington et al. 2005).
- *bei Silikonimplantaten ist die Aussagekraft herabgesetzt.
- *bei Frauen mit einer BRCA-Mutation ist die Aussagekraft gering; das Strahlenrisiko hingegen hoch.
- *häufig ist die Untersuchung schmerzhaft.
Was versteht man unter einer digitalen Mammographie, was unter einer Tomosynthese?
Bei der klassischen, analogen Mammographie wird ein Röntgenfilm belichtet, der dann in einem zweiten Schritt wie ein Foto entwickelt wird. Bei neueren, digitalen Systemen werden die Aufnahmen elektronisch auf einem Computer gespeichert, wo sie bei Bedarf vergrößert und nachbearbeitet werden können. Vorteile der digitalen Mammographie sind die geringere Strahlenbelastung, der bessere Kontrast, weniger Zusatzaufnahmen, die digitale Stereotaxie und Archivierung. Die Einholung einer Zweitmeinung von Fachkollegen ist leichter, da Mammographie-Bilder über das Netz versendet werden können.
Neuentwicklungen sind das CAD (Computerassistiertes Diagnosestellungs-System) und die Tomosynthese (dreidimensionale Mammographie zur Optimierung der Volumenbestimmung sowie die Weiterentwicklung von digitalen Kontrastmittel-Mammographien). Die Tomosynthese bietet besondere Vorteile bei dichtem Brustgewebe. Während die klassische Mammographie zweidimensionale Bilder der Brust liefert, ermöglichen Geräte der neuesten Generation auch 3D-Aufnahmen. Die Technik ähnelt der Computertomographie: Das Mammographie-System erstellt mehrere Bilder aus verschiedenen Winkeln, die dann in eine dreidimensionale Darstellung umgerechnet werden.
Kommentar: Ob die digitale Mammographie empfindlicher und genauer ist als die konventionelle Mammographie, wird in der Fachwelt kontrovers beurteilt (U.S. Preventive Services Task Force 2009).
Sonographie, Elastographie
Bei jungen Frauen (< 40 Jahren) ist die Ultraschalluntersuchung die bevorzugte Krebssuchmethode; bei älteren (> 40 Jahre) wird sie bei dichtem Brustgewebe zusätzlich zur Mammographie empfohlen. Bei unklarem sonographischen Befund kann über eine elastographische Untersuchung (Elastographie) eine weitere Klärung erfolgen, so dass man u. U. auf eine Biopsie verzichten kann. Mit der Elastographie erhält man Informationen über die Gewebeelastizität. Gutartige Gewebeveränderungen haben im Gegensatz zu Krebsgewebe eine eher hohe Elastizität.
Vorteile der Sonographie
- *Aussagekraft vor den Wechseljahren ist hoch.
- *Zysten und Fibroadenome lassen sich gut erkennen und von Krebsgewebe differenzieren.
- *nach brusterhaltender Therapie und Bestrahlung sowie bei Silikonimplantaten und Rekonstruktionen bietet sie wertvolle Informationen.
- *unterstützt interventionelle Maßnahmen (z. B. gezielte Biopsien).
- *stellt eine wertvolle Hilfe bei der präoperativen Befundmarkierung dar.
- *Untersuchung ist relativ preisgünstig
Nachteile der Sonographie
- *falsch negative sowie falsch positive Befunde sind häufig. Bei einem „krankhaften Befund“ sind grundsätzlich Zusatzuntersuchungen notwendig.
- *die Empfindlichkeit der Sonographie-Geräte ist sehr unterschiedlich (in Deutschland müssen die Sonographie-Geräte allerdings bestimmte standardisierte Qualitätskriterien erfüllen).
- *die Aussagekraft hängt stark von den Erfahrungen des Untersuchers ab.
- *bei Frauen mit weniger dichtem Drüsengewebe ist sie wenig aussagekräftig.
- *die Brustsonographie ist als Screening Verfahren bei älteren Frauen eine IGEL-Leistung, die von der gesetzlichen Krankenversicherung nicht vergütet wird.
Kommentar: Die Sonographie ist die bevorzugte Krebssuchmethode bei jungen Frauen und bei dichtem Brustgewebe. Die technische Entwicklung der Sonographie ist noch nicht abgeschlossen und lässt weitere Verfeinerungen erwarten.
Kernspintomographie
Bei der Magnetresonanztomographie (MRT) werden zur Darstellung von Gewebe und Organen keine Röntgenstrahlen, sondern ein starkes magnetisches Feld eingesetzt. Es kommt daher zu keiner Strahlenbelastung. Anders als bei der Mammographie werden nicht die Auswirkungen des Tumors (Mikrokalk), sondern das Krebsgewebe selber dargestellt. Tumorvorstufen (DCIS Tumore) und kleine Karzinome lassen sich im MRT bereits ab einer Größe von etwa fünf Millimetern zuverlässig nachweisen. Die Wirkungsweise des Kontrastmittel MRT‘s beruht auf der Erfahrung, dass die überwiegende Mehrzahl der Karzinome spezielle Blutgefäße bilden, die nach Kontrastmittelgabe besser darstellbar sind. Bereits sehr kleine Tumore werden so sichtbar. Die Geschwindigkeit und der Verlauf der Kontrastmittelanreicherung sind neben der Erscheinungsform des Tumors wichtige Kriterien zur Unterscheidung von gut- und bösartigen Tumoren.
Vorteile der Kernspinuntersuchung (Mamma-MRT)
- *sehr kleine Krebsherde sind feststellbar
- *beste Untersuchungsmethode bei Abklärung unklarer ammographischer und sonographischer Befunde
- *beste Untersuchungsmethode bei Frauen mit familiär erhöhtem Risiko (Hochrisikopatienten)
- *beste Untersuchungsmethode bei Frauen mit Silikon-Implantaten
- *beste Untersuchungsmethode zur Beurteilung des Therapieerfolgs bei neoadjuvanter Chemotherapie
- *beste Untersuchungsmethode zum Nachweis eines Kapselrisses bei Brustimplantaten beste Untersuchungsmethode zur Erkennung atypischer Hyperplasien
Nachteile der Kernspinuntersuchung (Mamma-MRT)
- spezielle Erfahrungen der Untersucher sind notwendig.
- nicht nur Tumorgewebe, sondern auch gutartige entzündliche Prozesse sind stärker durchblutet und können daher mit Krebsgewebe verwechselt werden.
- die Rate falsch positiver Befunde ist höher ist als bei der Mammographie. bei einem „krankhaften“ MRT Befund sind zusätzliche Untersuchungen notwendig.
- hoher personeller und apparativer Aufwand und somit relativ teure Untersuchung.
- Möglichkeit einer Kontrastmittelallergie.
- einige Frauen entwickeln bei der Untersuchung wegen der enge Angstgefühle (Klaustrophobie).
- bei Metallen im Körper (z. B. Schrittmacher, Defibrillatoren etc.) sind Untersuchungen nur eingeschränkt möglich.
Kommentar: Bei jungen Frauen sowie bei hoher erblicher Veranlagung (BRCA1/2) ist die Kernspinuntersuchung mit einer Sensitivität von 71 – 100 % eindeutig der Mammographie (13 –78 %) und dem Ultraschall (13 – 65 %) überlegen. Großer Vorteil ist die fehlende Strahlenbelastung. Nachteilig sind die häufig falsch positiven Befunde, die Kosten und – nicht zuletzt – die Gefahr der Überdiagnostik.
Hat die Positronenemissionstomographie eine Bedeutung zur Früherkennung?
Die Positronenemissionstomographie (PET) erkennt Krebsgewebe über dessen erhöhte Stoffwechselaktivität. Lebendes Gewebe lässt sich daher besser von totem Gewebe unterscheiden. Allerdings haben auch entzündliche Prozesse eine erhöhte Stoffwechselaktivität, weswegen falsch positive Befunde drohen. Eine Weiterentwicklung ist das PET/CT, eine Kombination von Computertomographie und PET.
Kommentar: Bei der Früherkennung hat die Positronenemissionstomographie nur eine begrenzte Bedeutung. Nachteilig sind die häufig falsch positiven Befunde und die Strahlenbelastung. Die PET ist sehr teuer.
Quelle und Leseempfehlung zur Brustkrebsvorsorge:
Brustkrebs vermeiden (Personalisierte Krebsvorsorge und Früherkennung)
Bildquelle: „Blausen gallery 2014„. Wikiversity Journal of Medicine. DOI:10.15347/wjm/2014.010. ISSN 20018762. – Eigenes Werk, CC BY 3.0,
Hermann Delbrück ist Arzt für Hämatologie – Onkologie und Sozialmedizin sowie Rehabilitation und physikalische Therapie und Hochschullehrer für Innere Medizin und Sozialmedizin. Während seiner Laufbahn in der experimentellen, kurativen und vor allem rehabilitativen Onkologie veröffentlichte er mehrere Lehrbücher. Er ist der Herausgeber zahlreicher Ratgeber für Betroffene mit Krebs. Seit seiner Emeritierung 2007 befasst er sich vorrangig mit Fragen der Prävention von Krebs.